梨状肌下孔(梨状肌综合征康复治疗)
博主推荐
10月17日-21日
王老师 (微信)
临床中,坐骨神经常在梨状肌周围受卡压或刺激,而出现臀部及坐骨神经分布区域的疼痛或麻木等一系列综合症状,称之为梨状肌综合征,最早Yeoman 于1928 年首次描述,并认为与坐骨神经解剖变异有关。
解剖生理
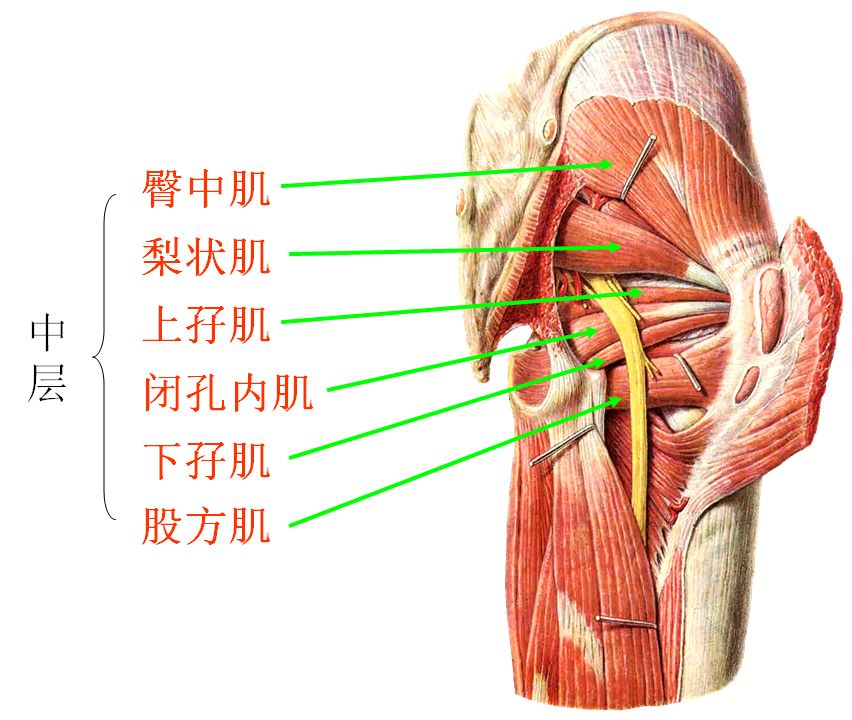
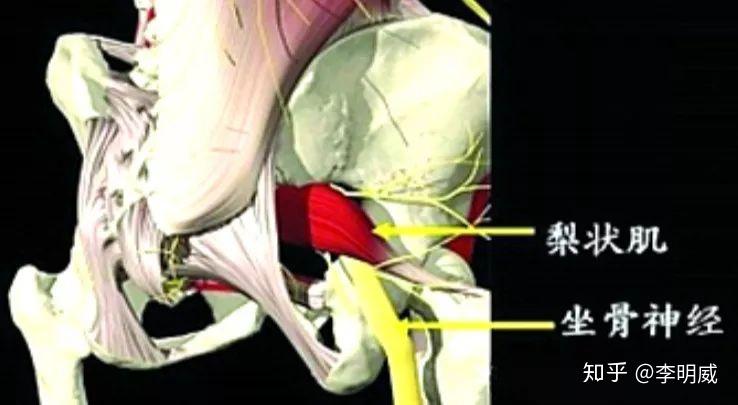
人的臀部肌肉非常丰满、结实,脂肪也不少,而梨状肌却是臀部一块深层肌肉,其形状有点象“梨”,故起名叫“梨状肌”。
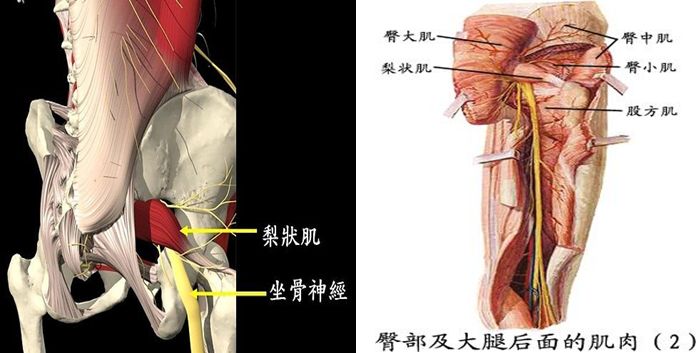
梨状肌起于盆腔内骶骨前面2、3、4骶前孔的外侧,向外下穿过坐骨大孔达臀部,以肌腱止于股骨大转子。
梨状肌主要是协同其它肌肉完成大腿的外展、外旋动作。
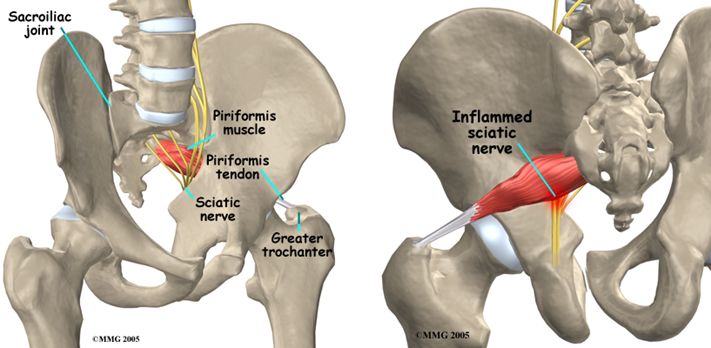
与坐骨神经的位置关系
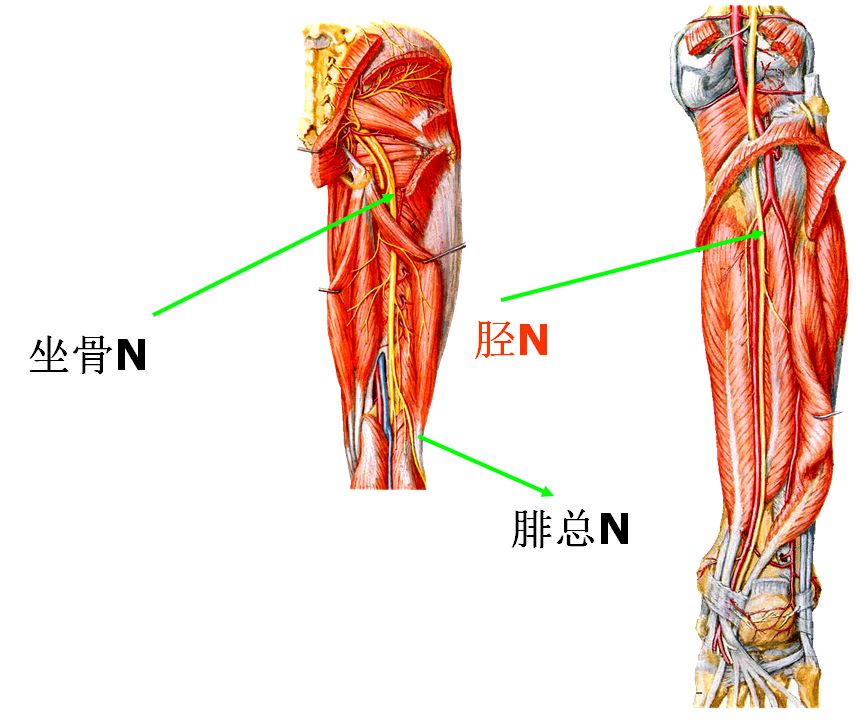
正常型:坐骨神经干从梨状肌下孔穿出,至过腘窝处分为二终支;内侧为胫神经,外侧为腓总神经。
变异型:①坐骨神经高位分支:坐骨神经在梨状肌以上分支,腓总神经由梨状肌肌腹中穿出,胫神经由梨状肌下缘穿出。②坐骨神经干由梨状肌腹穿出或上缘穿出。
病 因
大部分患者都有外伤史,如闪、扭、跨越、站立、肩扛重物下蹲、负重行走及受凉等。某些动作如下肢外展、外旋或蹲位变直位时使梨状肌拉长、牵拉而损伤梨状肌。梨状肌损伤后,局部充血水肿或痉挛,反复损伤导致梨状肌肥厚,可直接压迫坐骨神经而出现梨状肌综合征。
遭受风寒湿、因风寒湿邪侵犯,如久坐卧湿地,致使梨状肌痉挛、炎症改变。
其次,梨状肌与坐骨神经的解剖关系发生变异,也可导致坐骨神经受压迫或刺激而产生梨状肌综合征。
此外,由于部分妇科疾患如盆腔卵巢或附件炎症以及骶髂关节发生炎症时也有可能波及梨状肌,影响通过梨状肌下孔的坐骨神经而发生相应的症状。因此对于此病的女性患者还需了解有无妇科炎症疾患。
诊 断
梨状肌综合征的鉴别诊断包括许多其他能引起腰痛、臀部疼痛和坐骨神经痛的病因,包括神经根病变、腰椎管狭窄症、骶髂关节疼痛、髋关节疼痛、关节突关节疼痛、大转子疼痛综合征以及臀部的肌肉、肌腱和筋膜相关的疼痛。由于缺乏有效的诊断标准,梨状肌综合征通常是一种排除诊断,因为首先必须排除其他更常见的疾病。
体格检查
体格检查有助于支持梨状肌综合征的诊断,并有助于从鉴别诊断中排除其他症状非常相像的诊断。当怀疑梨状肌综合征时,应对腰部、骨盆、臀部和下肢进行全面检查,包括视诊、运动范围检查、触诊、肌力、感觉,以及根据患者的症状而进行的特殊检查。--点击查看
触诊在梨状肌综合征的诊断中起着重要的作用。在Durrani回顾的病例中,92%的病例存在梨状肌处的深压痛。另外,在对超过50个梨状肌综合征病例的综述中,坐骨大切迹外侧压痛是梨状肌综合征最常见的四个特征表现之一。并且,梨状肌上有一个可触及的、压痛的、香肠状的肿块是Robinson最初诊断梨状肌综合征的六个标准之一。还有,关于梨状肌综合征还描述了在梨状肌和其他髋后带肌(的区域存在纤维带。然而,由于梨状肌在臀部相对较小以及相对较深,梨状肌触诊的准确性是个问题。
使用动态超声进行超声触诊可以更准确地检查疼痛的肌肉,同时对肌肉或肌腱的解剖变异或病理改变进行定性。通常,超声触诊显示梨状肌不是唯一的疼痛来源,外旋肌或臀肌也不能逃脱干系。可以通过阴道或直肠检查对梨状肌内侧进行触诊评估是否存在压痛。
多种体格检查方法有助于诊断梨状肌综合征。有几项试验被认为是通过被动牵拉梨状肌造成坐骨神经压迫来再现梨状肌综合征的坐骨神经痛的。Freiberg试验包括在患者仰卧时用力内旋患侧下肢。在屈曲内收内旋试验(FAIR test)中,患者的髋关节处于屈曲、内收和内旋的姿势。这项试验可以在侧卧位或仰卧位时进行。在这些试验中,患者骨盆后方典型的疼痛或感觉异常的再现是阳性的表现。
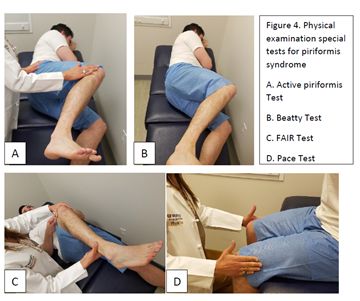
梨状肌综合征的特殊体格检查。A:梨状肌主动抗阻试验(activepiriformis test);B:Beatty试验;C:屈曲内收内旋试验(FAIR test);D:Pace试验。
其他手法通过梨状肌主动收缩使坐骨神经受压迫而引起坐骨神经痛。在梨状肌主动抗阻试验中,患者侧卧位,嘱患者主动外展和外旋髋关节,而医师负责抵抗这些动作。患者的典型疼痛再现时为阳性,据报道,这个试验敏感度为0.78,特异度为0.80。在类似的Beatty试验中,患者侧卧位,髋关节保持屈曲外展,对抗重力。在Pace试验中,医生对抗坐位的患者髋关节外展。与健侧相比,患者患侧出现典型的臀部疼痛、无力或感觉异常的表现为Beatty试验和Pace试验阳性。
其他手法通过使受刺激的坐骨神经紧张,再现患者的症状。在坐位梨状肌牵拉试验中,患者坐在检查台的边缘,髋关节弯曲90°,膝关节伸直。医师触诊坐骨切迹并使患者髋关节内收内旋。患者仰卧位直腿抬高试验(Lasègue征)是在膝关节完全伸直的情况下进行的。医师将患者下肢抬高至髋关节屈曲终点,或者直到患者出现放射痛或感觉异常为止。
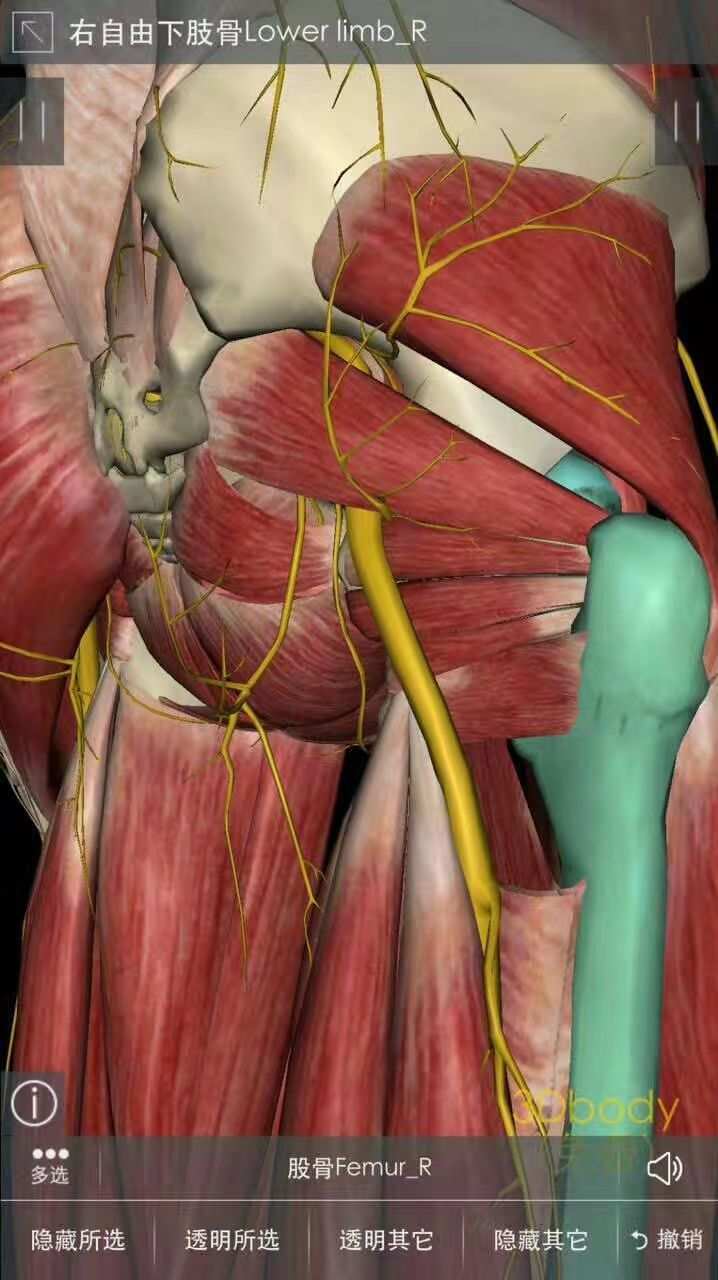
这两种试验中,患者再现典型的臀部疼痛或感觉异常为阳性。坐位梨状肌牵拉试验的灵敏度为0.53,特异度为0.90;直腿抬高试验的灵敏度为0.15,特异度为0.95。坐位梨状肌牵拉试验与梨状肌主动抗阻试验相结合,在内镜下发现坐骨神经卡压的敏感度为0.91,特异度为0.80。这些使神经牵拉引起症状的体格检查,假如跟神经根病或其他导致神经张力增高的病因有重叠的表现,必须使用其他体格检查和诊断性检查来确认。
影像学检查
超声检查:
超声检查是诊断梨状肌综合症首选的辅助检查手段之一,其操作简便、安全无创,可重复性好。随着设备的不断改进,超声对显示位置较表浅肌肉的清晰度越来越高,已能较准确的显示并鉴别梨状肌的异常。
正常梨状肌呈斜行带状肌性结构,轮廓清晰,肌外膜平滑纤细,内部肌束平行排列,纹理清晰,回声均匀。梨状肌综合征患者梨状肌增厚,形态饱满,肌外膜增厚,肌纹理显示不清,包膜回声增强,内部结构紊乱,弥漫或局限性回声减低或增高,分布不均匀。梨状肌下孔较健侧缩小,梨状肌后方的坐骨神经回声欠均匀,未见明显蜂窝状结构。
文献报道症状较轻的患者,仅表现为患侧梨状肌及肌外膜较对侧稍增厚,其内部回声改变不明显。病程较长的患者,梨状肌萎缩,表现为肌外膜增厚,边缘不光滑,内部回声增高,分布不均匀。有报道称超声对梨状肌综合征的检出率达到 58. 2% 。但由于超声受探头的原因对深部组织及骨骼后组织显示不佳,且容易受操作者主观因素影响。
CT 检查:
CT 检查空间分辨率高,能清晰显示梨状肌的位置及与周围毗邻关系,正常梨状肌呈肌肉密度,右、左侧梨状肌密度相同,无肥大或萎缩,与周围组织分界清,坐骨神经密度与肌肉密度相同。
梨状肌综合征患者在 CT 上表现为患侧梨状肌较对侧肥大,边界模糊,与坐骨神经分界不清,慢性患者可见患侧梨状肌较对侧缩小,其内密度不均,部分可见钙化。由于梨状肌综合征可急性发病,只有当梨状肌出现明显形态改变时( 肥大、萎缩) ,才能在 CT 上出现阳性表现。
有学者研究经临床证实的梨状肌综合征病例中发现 CT 的检出率仅为 38. 2% ,漏诊率为 61. 8% 。故 CT 检查对梨状肌综合征的直接诊断价值较低,但对于梨状肌综合征的鉴别诊断价值较大,能排除其他原因( 腰椎或盆腔疾病等) 引起的坐骨神经痛,该检查方便,检查速度快,但是具有一定的辐射。
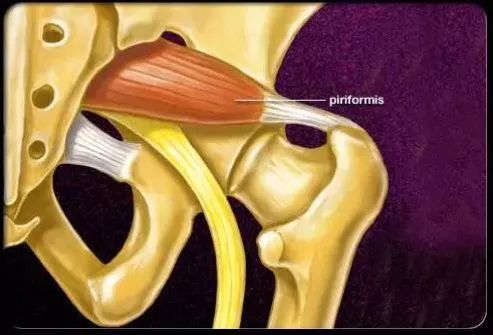
MRI 检查:
MRI 检查不仅能显示梨状肌与坐骨神经的形态结构,最近多位学者报道神经纤维束功能成像及扩散张量成像( DTI)能间接测定坐骨神经的功能,PMS 患者梨状肌远端的坐骨神经 FA 值明显降低,ADC 值明显增高,患者手术治疗后坐骨神经任何一段的 FA 值与 ADC 值没有明显的差异,有学者提出该序列测定坐骨神经的功能比较准确,相对于电生理检查,减轻病人的痛苦,能作为一种有效的诊断方式。
有报道称MRI 对梨状肌综合征的检出率达到 90. 9% ,漏诊率为 9. 1% 。MRI的多序列成像成为梨状肌综合征将来必不可少的诊断依据。正常梨状肌 T1WI、T2WI 均为等信号,坐骨神经在 T1WI 与肌肉呈相同信号,T2WI 较肌肉信号稍高。
梨状肌综合征患者在 MRI 上表现为患侧梨状肌较对侧增粗,梨状肌下孔狭窄,呈炎性改变时 T1WI 上呈等或略低信号,T2WI、SPAIR 上呈高信号,部分信号混杂,坐骨神经略增粗,受压轻度前移,穿越梨状肌段显示欠清,DWI 呈高信号。但是由于 MRI 在国内资源有限及检查费用高昂,很多医院没有普及此项检查,但 MRI 检查是 PS 不可或缺的诊断手段之一。
治 疗
多学科治疗:
一旦确诊了梨状肌综合征,最初的治疗应该是非手术的多学科治疗。药物,包括非甾体抗炎药、肌松剂和神经系统药物如加巴喷丁和普瑞巴林,以及物理治疗仍然是梨状肌综合征治疗的核心。医生的体格检查,尤其是对梨状肌长度和张力的评估,对指导治疗相当重要。最常见的情况是梨状肌缩短和静息张力增加伴或不伴紧缩带或肌筋膜痛点。这种情况可以导致髋关节外旋,并随着时间的推移,使髋关节外旋肌缩短。
然而,一些患者可能表现为髋关节内旋和过度牵拉的梨状肌,伴或不伴紧缩带或肌筋膜痛点。梨状肌触诊时压痛的紧缩带可以通过多种方式治疗,包括:痛点注射麻醉剂、干针疗法、针灸、手法加压和按摩。辅助治疗方法包括热敷和肌肉刺激。物理治疗的首要目标是恢复肌肉的适当长度,松解可能存在的肌筋膜痛点,这样可能可以减少对坐骨神经的压迫。治疗的重点应该是恢复腰骶部的稳定性,加强髋部肌肉力量,以及矫正髋部、骨盆和脊柱的生物力学异常,这些异常可能容易导致臀部疼痛,而且假如不纠正的话,会导致症状复发。
在体格检查发现深部外旋肌缩短的患者中,不仅要注意评估肌肉的长度,还要评估股骨头相对于髋臼的位置。通常情况下,股骨头在髋臼的前方反复滑动,会导致髋关节囊后方僵硬,当松解了之后有助于改善肌肉长度和重新建立神经运动控制。在Butler所描述的使用刺激性手法牵拉坐骨神经会再现下肢远端疼痛的患者中,这些方法有助于减轻下肢疼痛,并可作为治疗过程中的一种监测手段。在诊断为梨状肌综合征的250例患者中,使用药物治疗(非甾体抗炎药和肌松剂)联合物理治疗的症状缓解率为51.2%。
Fishman等人描述了一种物理治疗方案,当联合使用梨状肌内醋酸曲安奈德注射时,在他们研究的665名患者中,有79%的患者症状缓解了至少50%,这些患者在髋关节屈曲内收内旋的体位时神经传导测试显示H反射(H-reflex)延长。然而,这项研究的结果需要辩证地看待,因为研究没有设置对照组,而且现在已不建议使用糖皮质激素肌肉注射了。
注射治疗:
对梨状肌综合征患者行梨状肌注射既可以用于诊断也可以用于治疗。这些注射可以采用直接注射或在肌电图、透视、超声、MRI或CT的引导下进行。某些引导方法可能优于其他方法,因为大体研究显示利用解剖标志和透视引导下梨状肌注射的准确率仅为30%,而超声引导下注射的准确率为95%。
在162例经MRI引导下梨状肌内麻醉剂注射治疗的梨状肌综合征患者中,15%的患者疼痛完全缓解无复发;8%的患者疼痛缓解2~4个月,再次注射后获得持续缓解;37%的患者疼痛缓解2~4个月后复发,24%的患者疼痛缓解不到2周后复发;16%的患者疼痛没有缓解。仅用激素注射,以及与局麻药联合使用,已被证明有助于改善梨状肌综合征的疼痛。--点击查看
在一项随机、双盲研究中,57例单侧髋关节疼痛、屈曲内收内旋试验阳性以及梨状肌压痛的患者接受了超声引导下梨状肌内利多卡因注射或利多卡因加倍他米松注射的治疗。两组患者疼痛均明显减轻,但两组之间无统计学差异。由于疼痛改善的效果是一样的,因此这项研究的作者认为,单独使用麻醉剂进行注射是合理的。鉴于这些结果,加上其他与肌肉内激素注射相关的副作用如肌肉萎缩等,只有在非常有限的病例中才应考虑肌肉内激素注射。
近年来,肉毒杆菌毒素注射剂能改善梨状肌综合征患者的自评疼痛。MRI检查发现,当肉毒杆菌毒素注射到梨状肌内会导致梨状肌的厚度和体积减少。这一发现可能能解释肉毒杆菌毒素治疗梨状肌综合征的有效性。
在一项双盲、含安慰剂组的随机对照试验中发现,肉毒杆菌毒素在缓解梨状肌综合征患者疼痛方面优于利多卡因联合激素组以及生理盐水安慰剂组。另外,在一项研究中,梨状肌内肉毒杆菌毒素注射联合物理疗法能使27例梨状肌综合征患者中的24例获得了50%以上的缓解,平均视觉模拟评分从6.7分下降到2.3分。
在一个保守治疗难以缓解疼痛的患者人群中,122名梨状肌综合征患者接受药物和物理治疗的保守治疗后效果不佳,在肉毒杆菌毒素注射治疗后,77%的患者获得了“很好到非常好”的疼痛缓解。尽管肉毒杆菌毒素是有效的,考虑到其成本,这种治疗往往不能成为治疗梨状肌综合征的一线治疗方法。
手术松解:
手术治疗通常包括梨状肌肌腱切断术和坐骨神经减压术。在手术前谨慎地筛选患者以及排除其他可能的诊断是必要的。一些研究报道了手术治疗梨状肌综合征的良好结果,但据我们所知,目前还没有进行过大型的、前瞻性的、随机对照试验。鉴于上述保守治疗有相对成功的疗效,只有在其他治疗方法无效的情况下才考虑手术松解。
结 论
坐骨神经痛在普通人群中相对常见,梨状肌综合征被认为占所有坐骨神经痛的6-8%。由于鉴别诊断很多,许多诊断又有重叠的症状,使梨状肌综合征的诊断变得复杂。由于目前还没有可以用来确诊的试验,梨状肌综合征仍然是一种排除诊断。目前,非手术治疗仍然是梨状肌综合征治疗的支柱,重点是解决生物力学方面的缺陷。







文章评论(0)