吃优思明会怀孕吗(怀孕吃优思明有什么影响吗)

夜半时分,钉钉惊现小编紧急约稿信息:牟医生在吗?在吗?我极不情愿点开她发来图片:
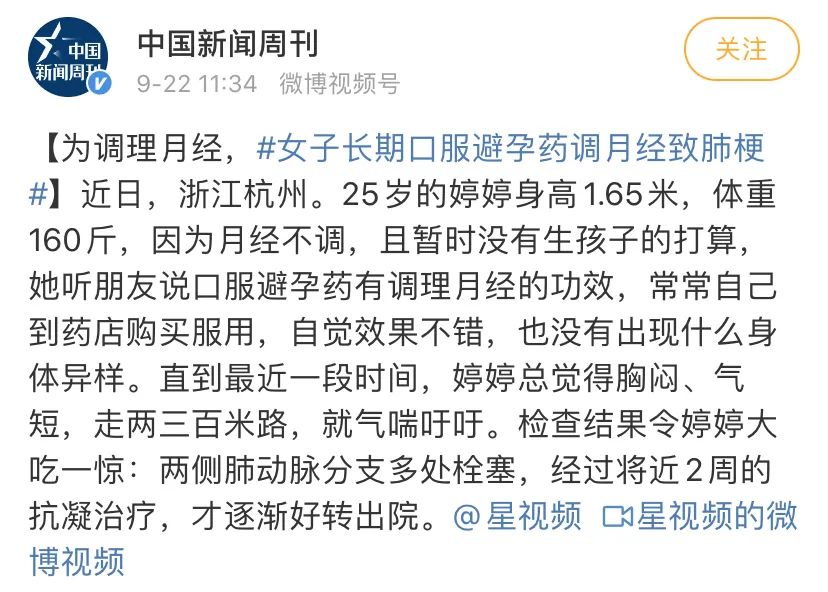
心里咯噔一下,开过药的患者估计都在瑟瑟发抖,以后需要开药的姐妹估计都要准备“battle”。
干脆先下手为强,给大家说说这个事儿吧。本文无意于去批判文中的主人公,希望妹子早日康复。(默念咒语:键盘侠退散!)
先整个「太长不看版本」表达我方观点:
❶ 短效避孕药确实会增加血栓风险;
❷ 但实际风险还是低的(咱用数据说话);
❸ 所以,服药前要咨询医生明确有无高危因素并讨论风险。
PART
01
短效避孕药确实会增加血栓风险
OMG!实锤了是吗?!

是,各位老铁,锤了。而且这个实锤都落了半个多世纪了。为了说这个事儿,牟医生去扒了一些文献,有一篇特别应景,叫:
The birth control pill, thromboembolic disease, science and the media: a historical review of the relationship。
意译过来大概就是:在历史的长河里,科学和媒体界这两把桨,如何划「避孕药vs血栓」这艘船。
早在1960年,短效避孕药刚被FDA批准用于避孕的时候,广大女性们趋之若鹜、奔走相告。到1962年,就有170万女性在吃短效避孕药了,女权的逐渐崛起,以及生育权可以掌握在自己手上的欣喜,让当时的妹纸们感受到了新时代的到来。
在那个时候,药里面雌激素的含量还是50微克及以上的大剂量,现在一般20-35微克。
而在1961年,第一例肺栓塞就出现了。当时大家还不能判断是不是和用药有关。但随后,当年美国又出现了两例血栓事件。到1966年和1969年,美国和英国分别出了相关的“告示”,实锤了短效避孕药会增加血栓风险这个事儿。在1969年,数据表明在官宣了避孕药和血栓的关系之后,英国随后五年的生育率上升了罕见的3.7%。
短效避孕药和血栓关系的实锤,还引发了另外的讨论!
在那个时候,西方的医疗是医生为主导的模式,doctor knows the best(你是医生,你懂的多)的风格,让医疗界认为“如果我觉得这个风险你可以接受,你就吃吧”。
在媒体逐渐曝光相关信息后,大众也开始要求,“有啥事你告诉我,吃不吃在我”。于是医生们开始会和患者一起讨论这个药物风险的大小,以及患者的接受程度,最终医患共同决策。
所以你看,这个事儿其实它不是个新事儿。当年的报纸换成了现在的微博,国内的避孕药也进化到了第四代了,但很遗憾,避孕药的血栓风险因为雌激素剂量的下降,而有所下降,但依旧存在。
PART
02
绝对风险还是低的
避孕险中求?这届女人也太难了!
其实如何解释这个风险呢,最简单的方法就是用「怀孕」和「产后」的血栓风险来做对比。
大自然为了保护妈妈和娃,会在孕期和产后让母体处于高凝的状态,可粗暴地理解为“血液更易发生凝固”,万一出血更能扛住。
一般普通生育年龄女性的血栓风险是1-5/1万每年,而孕期和产后,这个风险是增加到「4倍多」,大概在5-20/1万每年,甚至高到65/1万。
而短效避孕药,无论是哪代,风险增加大概到「2-3倍」,在10/1万左右。
如果看数字get不到「绝对风险是低的」,那我悄悄告诉你:超过35岁的牟医生,也在服用短效避孕药ing
当然我先给自己评价了血栓风险。
PART
03
“ 听说某避孕药的血栓风险较高,医生你怎么看?”
牟医生常常被问道:不同种类的避孕药有啥区别吗?医生你给我推荐个最安全最好的呗?
避孕药的组成成分是——雌激素、孕激素。
先说「雌激素」,所有避孕药里都是一种,只是剂量有所差异。
国外最低做到了10微克的,但目前国内还只有20微克的,另外还有30和35两个档位。虽然理论上越低越好,但目前数据表明35微克以下的不同雌激素剂量的差异就没那么明显了。
再来看「孕激素」,屈螺酮(也就是大家熟悉的优思明、优思悦里面的孕激素)会比其他类型的孕激素风险略高一筹。有研究估计,相较于其他类型的避孕药,9000例使用屈螺酮OC的女性中会出现多1例的血栓病例。
但它的绝对风险依旧很低,依旧低于妊娠时的血栓风险。
所以目前国内的现状是,有低剂量雌激素的药,却含有高风险的孕激素(屈螺酮)。且其他孕激素,又有不同的副作用。所以具体怎么选,还得和医生聊。
PART
04
吃药前请咨询医生
你需要了解风险、副作用
虽然整体风险是低的,但不同的人具体风险还是会有所区别,所以在使用短效避孕药之前,建议大家一定要和医生沟通自己用药的风险。
不仅仅是血栓的问题,还包括药物的副作用、可能给自己生活带来的改变,咱权衡了利弊再去使用。所以,想划划手机就“拿来吧你”的妹纸,三思后行哦。
咱今天的科普虽然做不到个性化,但可以给大家一些普适性的框架做个参考,都有哪些因素会再增加我们的「血栓风险」呢?包括:
肥胖
尤其BMI大于35 kg/m2的女性。
吸烟
大于35岁+吸烟=禁忌症
年龄
尤其是35岁以上,血栓风险随着年龄增长而增加,不管是否在使用避孕药。
遗传性易栓症
比如家族中大于1位亲属有静脉血栓疾病,尤其发病年龄比较早。
长期久坐不活动
比如长途飞行。
手术
根据手术的大小和术后制动的时间,选择停避孕药时间以及和医生探讨术后抗凝的必要性。
抗磷脂抗体阳性
比如反复自然流产或大月份胎停,需和医生讨论。
慢性肝肾疾病、心血管疾病
BMI=体重/身高的平方(体重单位为公斤,身高单位为米),结合中国人群特点的诊断标准是:
18.5-24 kg/m2为正常
24-28 kg/m2为超重
≥28 kg/m2为肥胖
所以对照来看,事件中妹纸的BMI接近30 kg/m2,是一个明显的「高危因素」,有没有其他的高危因素目前未能知悉。
如果吃药前能够和医生详细了解沟通,用药前,充分评估风险;用药期间,尽可能避免「人为增加高危因素」,如久坐、吸烟、不运动、暴饮暴食,还是能够降低血栓事件发生率的。
另外,再次强调,这里列举的只是一些高危因素,年龄并不是短效避孕药的禁忌,不是大于35岁就不能吃避孕药了。对于无高危因素的女性,目前的研究证据是可用到绝经前。
正确的做法:用药前和医生详细讨论可能的风险,了解减少风险的措施;用药期间「定期体检」评估,有风险前兆时及时停药和干预。
绝大多数的药物在使用时都像一把双刃剑,慎重评估风险,掌握正确的使用方法才是减少误伤的最佳方案。
在这特别要提一类人群,就是「多囊卵巢综合征」的妹纸们,我知道很多人已经有所担心了,因为多囊的患者有半数左右都存在肥胖的问题,而短效避孕药确实又是最推荐的药物。相比于避孕,有医疗需求的她们会更担心。
我有位37岁多囊的肉肉朋友,很早以前就问过我类似的问题,我俩聊了挺久,最终她还是选择了继续吃避孕药,但也希望多囊的妹纸们知道,避孕药也并不是咱们唯一的选择。
PART
05
那能做点啥对冲一下血栓风险么?
比较遗憾,目前还没有相关的证据,告诉我们什么样的患者需要边吃药,边抗凝。(如果你想问“通血管”的问题,也欢迎留言,我们邀内科医生写科普解答)
总之,希望大家做到要把「我在吃避孕药」这件事放在心上。
比如,长途飞行或日常久坐的朋友,注意多活动;如有其他疾病,需要吃其他药物,请记得告诉医生你也在吃避孕药。
最后,希望“吃药避孕”的各位能被这篇文章安抚一二。







文章评论(0)