什么是血液透析(血液透析是什么病)
急性肾损伤(AKI)患者会出现肾功能突然下降,导致尿素和肌酐水平升高、容量超负荷、高钾血症和代谢性酸中毒等。肾脏替代疗法的主要目的是减轻这些危及生命的后果,从而避免尿毒症所致死亡。
2022年3月10日,《新英格兰医学杂志》(NEJM)发表综述《急性肾损伤的体外肾脏替代疗法》。文中总结了危重急性肾损伤患者体外肾脏替代疗法的最新进展,包括技术、适应证和治疗强度。我们在此简介其主要内容。
急性肾损伤(AKI)指的是肾功能突然下降,其评估指标是肾小球滤过率。未直接评估肾小球滤过率的情况下,AKI的诊断依据是肌酐累积或者尿量减少或无尿;严重程度分级是基于上述变化的幅度或持续时间。
尿素和肌酐水平升高决定了AKI进展情况和严重程度,而与这两种物质累积同步发生的是可介导尿毒症毒性作用的代谢物累积。AKI患者出现液体和电解质平衡紊乱,其中水钠累积导致容量超负荷,钾和酸排泄障碍导致高钾血症和代谢性酸中毒。肾脏替代疗法(狭义地称为透析)的主要目的是减轻这些危及生命的后果,从而避免尿毒症所致死亡。
从20世纪50年代首次应用于临床以来,启动肾脏替代疗法的适应证一直争议不断,这反映出人们在权衡获益和风险方面所做的努力,即尿毒症受到控制所带来的获益和治疗本身所带来的风险。尽管肾脏替代疗法的技术和安全性已大幅提高,但此类疗法仍可伴发重度并发症,包括肾功能恢复延迟。AKI体外肾脏替代疗法最常见的形式是血液透析和血液滤过。
本文将介绍危重AKI患者体外肾脏替代疗法的最新进展,包括技术、适应证和治疗强度。
技术原理
各种形式体外肾脏替代疗法的核心都是血管通路以及泵驱动的体外回路,血液在该回路中流经半透膜,并在此对累积的溶质、盐和水进行交换(图1)。在肾脏替代疗法中用作人工肾的是血液透析机或血液滤过机,它们通常包含制成中空纤维的半透膜,血液流经这些中空纤维,这样可以在体积很小的血液灌流器内实现较大的交换表面(1~2.5㎡)(图2)。
建立血管通路的方法是将大口径双腔导管插入颈内静脉(首选右侧静脉)或股静脉。目前认为上述两个部位在效力和安全性方面等同,且具有相似的出血风险。在体质指数大于28的患者中,与股静脉导管相关的感染率高于与颈内静脉导管相关的感染率。应避免采用锁骨下静脉插管,因为插入过程中出现并发症的风险较大,并且如果患者肾功能未能恢复,后续静脉狭窄或闭塞将妨碍动静脉通路。
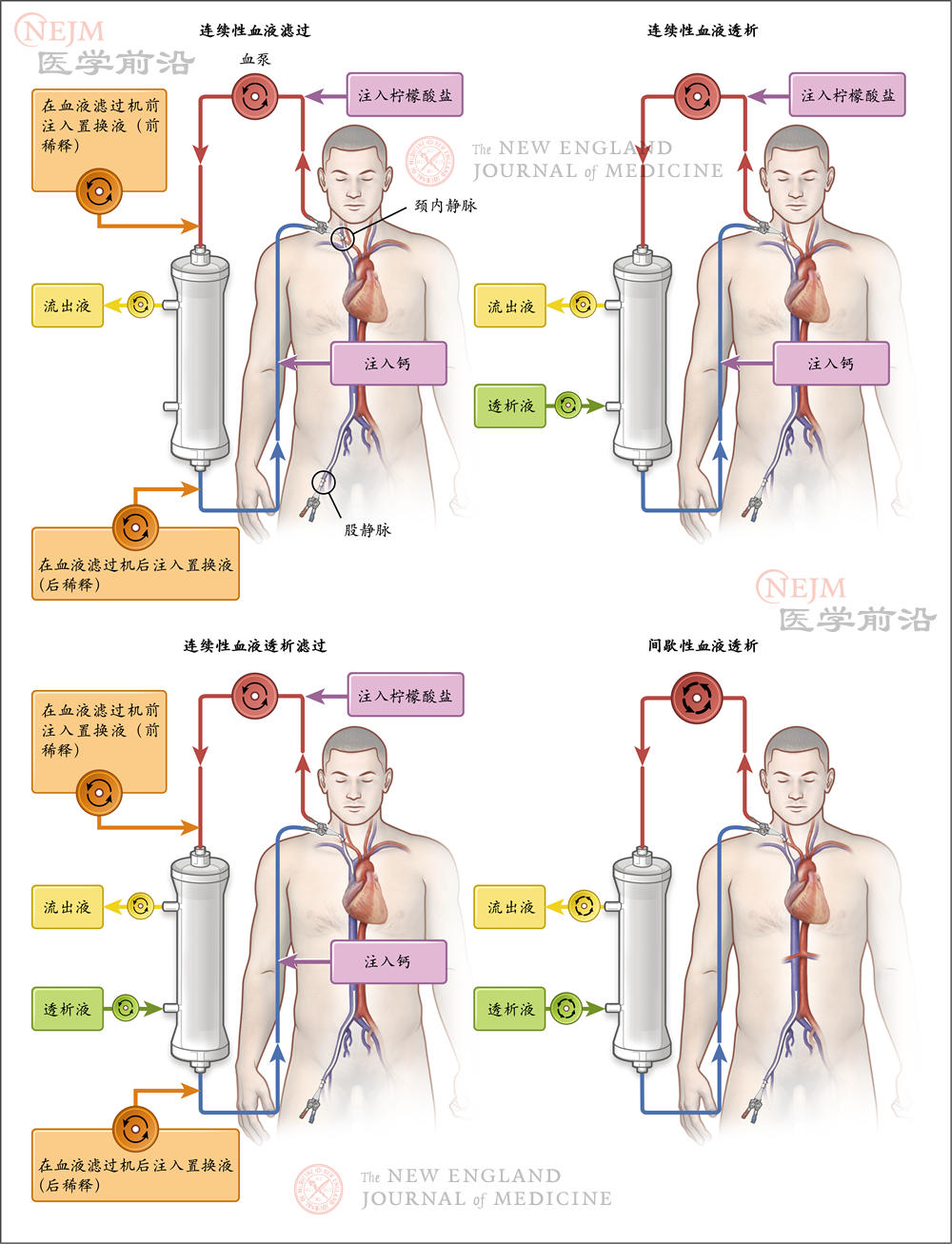
图1.肾脏替代疗法(KRT)的回路
图中显示了血液滤过(左上图),血液透析(右上图),血液透析滤过(左下图)和间歇性血液透析(右下图)。
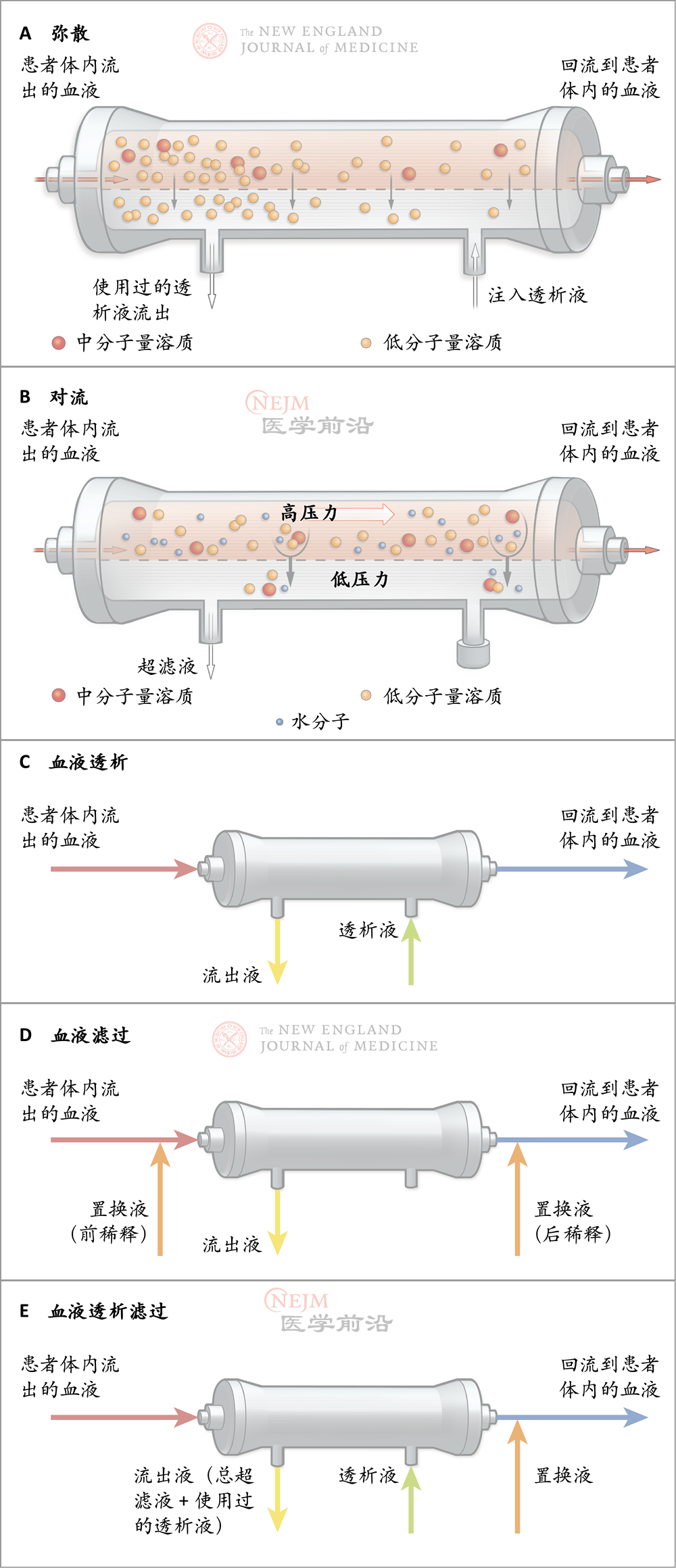
图2.KRT过程中的液体和溶质转运机制
KRT过程中的溶质转运有两种物理机制:弥散(图A)或对流(图B)。在血液透析过程中,低分子量溶质在浓度梯度驱动下以弥散方式经过透析膜(图A)。在血液滤过过程中,由于跨膜流体静力压梯度,产生了大量超滤液,超过控制液体和钠平衡所需的体积,并且溶质被跨膜大量流动的血浆滤液所携带(图B)。对于较高分子量的物质,对流是比弥散更高效的跨膜转运方式。KRT的回路见图C、D和E。
治疗方法
体外肾脏替代疗法采用常规或延时间歇性血液透析,或者某一形式的连续性肾脏替代疗法(图2和表1)。
表1.间歇性血液透析和连续性肾脏替代疗法(KRT)的比较*
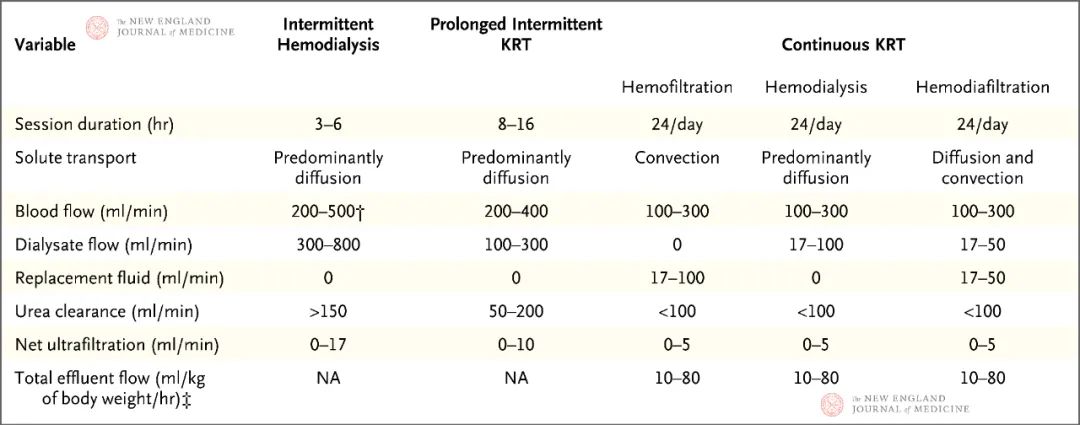
* NA表示不适用。
† 由于血流动力学不稳定或导管故障,可能难以达到很高的血液流速。
‡ 用作连续性KRT剂量指标的总流出液流速等于透析液流速、注入的置换液和净超滤的总和。
间歇性血液透析
在间歇性血液透析中,溶质主要通过弥散的方式清除。治疗频率通常为每周3~7次,每次持续3~6小时。为了在上述相对短的时间内充分清除溶质和液体容量,要求的透析液和血液流速高。快速清除溶质有助于治疗危及生命的酸碱和电解质紊乱(如高钾血症),以及药物中毒或由可透析物质引起的中毒(表2)。此外,每次较短的治疗时间便于患者移动,从而接受护理、复健和医疗操作。
然而,为了在每次相对短的时间内控制容量超负荷,需要快速超滤,此外血液内的尿素和其他溶质水平快速降低,这些导致患者易发生透析中低血压,但延长治疗时间、限制超滤速率,以及改变透析液成分和温度等策略可以降低上述风险。透析前明显升高的尿素水平如果快速降低(尤其是之前长期升高的情况下),可能导致神经系统症状(从头痛到感觉受损再到罕见的惊厥发作),其原因是溶质平衡延迟,这导致液体因渗透压而流动,进而导致脑细胞肿胀。启动透析时,每次持续较短时间和采用较低血液流速(尽可能减小渗透压应激)有可能降低发生失衡的风险。
在间歇性血液透析过程中,某些抗生素被快速清除,因此需要调整药物剂量,以维持药物的治疗水平,这是治疗危重脓毒症患者时需要特别关注的问题。有一种延长血液透析时间的方法是降低血液和透析液流速,并将每次治疗的持续时间延长至8~16小时,这个称为延时间歇性肾脏替代疗法,它可作为连续性血液透析的替代方案,用于血流动力学不稳定患者。
连续性肾脏替代疗法
研发连续性肾脏替代疗法的目的是降低间歇性血液透析期间发生血流动力学不稳定的风险。连续性治疗可采用以下形式:连续性血液滤过(以对流方式清除溶质)、连续性血液透析(主要通过弥散方式清除溶质)或连续性血液透析滤过(将弥散方式和对流方式相结合)。对流方式对较高分子量物质(1,500~50,000道尔顿)的清除率高。然而,连续性治疗策略并未降低死亡率,在某些情况下甚至导致患者预后恶化。
顾名思义,连续性肾脏替代疗法将持续24小时(或更长时间);该疗法的溶质和液体清除速率比间歇性血液透析慢,但随时间推移可达到类似或更高的清除率。目前认为,较慢的液体清除速率引起的血流动力学应激较少,尤其是在依赖血管加压药的患者中,但这一点从未得到严格证实。鉴于这一疗法是连续实施,因此随着时间推移,对相关抗生素的清除速率比较一致,但可能需要增加药物剂量,以补充被清除的抗生素。
抗凝治疗
体外回路凝血是常见并发症。为了维持回路畅通,通常会采用抗凝治疗,但这样做可能增加出血风险;抗凝治疗有时可省略,尤其是治疗持续时间较短或血液流较高速时(间歇性血液透析通常属于这一情况)。有关抗凝治疗的决策应基于以下两方面的权衡,一方面是出血风险,另一方面是体外回路凝血导致的失血和治疗中断风险。最常采用的抗凝策略是普通肝素或低分子量肝素,或者在连续性治疗过程中向体外回路注入柠檬酸盐(用于螯合钙)和注入钙(用于维持全身离子钙水平),从而局部抑制凝血级联反应(图1)。
临床结局的比较
关于连续性肾脏替代疗法可否比间歇性血液透析带来更好的临床结局,一直存在大量争论。尽管观察性研究提示连续性治疗在血流动力学耐受性、患者生存率和肾功能恢复方面具有优势,但这些观察结果并未得到随机对照试验的证实。在最大规模的试验中,采用间歇性血液透析和连续性肾脏替代疗法的60日生存率相似(分别为32%和33%;P=0.98),而且在与治疗相关的低血压发生率或肾功能恢复方面并无显著差异。其他试验报告了一致结果,并且荟萃分析并未发现在不同治疗方法之间,患者生存率或肾功能恢复情况存在差异。
在延时间歇性治疗和连续性治疗的比较中,结局也相似。脑压升高、脑水肿或两种情况均有的患者(如急性脑损伤或暴发性肝功能衰竭患者)在间歇性血液透析过程中易因渗透失衡和透析性低血压而发生脑灌注减少。因此,此类患者首选持续肾脏替代疗法。
肾脏替代疗法的启动时间和强度
肾脏替代疗法的启动时间和强度存在关联。在过去20年间,它们一直是研究的重点,推动此类研究的是以下假设:旨在避免容量超负荷并将体液成分恢复到接近正常值的更早期、更高强度治疗可降低危重AKI患者的发病率和死亡率。
启动时间
决定启动肾脏替代疗法时,应考虑几个因素。表2总结了对危重患者应用此类治疗的适应证。避免或治疗容量超负荷常被列为早期启动肾脏替代疗法的适应证。观察性数据表明,在AKI患者中,液体累积量与死亡率强相关。然而,这一相关性未能确立因果关系,因为血流动力学受损较严重和死亡风险较高的患者往往需要较大的复苏液体量。我们需要开展严格的研究来评估容量超负荷在多大程度上介导了较高死亡率,以及较早启动超滤可否降低这一风险。
决定启动肾脏替代疗法时,必须考虑肺血管充血的严重程度和患者对利尿剂的应答。一项单中心、随机、对照研究表明,手术(主要是心脏手术)后难治性液体超负荷(包括肺水肿恶化)患者可从早期启动肾脏替代疗法中获益。这一观察结果与将重度肺水肿作为肾脏替代疗法强制适应证的建议是一致的。
重度高钾血症是根据其对心脏传导的影响进行定义。AKI患者如果出现有临床意义的传导异常,通常需要紧急启动肾脏替代疗法,而对于中度高钾血症,药物治疗通常已经足够(表2)。

表2.危重患者的KRT适应证*

重度代谢性酸中毒常被视为紧急启动肾脏替代疗法的适应证。然而,一项随机试验表明,输入碳酸氢盐的药物疗法与生存率提高及对肾脏替代疗法的需求减少相关,这提示即使在有该适应证的患者中,替代疗法也可发挥作用。除二甲双胍中毒外,肾脏替代疗法对大多数乳酸性酸中毒的作用有争议。体外疗法的乳酸清除率远低于体内转换率,这限制了该方法在改变临床结局方面的效力。
晚期氮质血症的并发症(包括脑病、出血和心包炎)通常也被列为启动肾脏替代疗法的正式适应证。然而,这些并发症在晚期慢性肾疾病患者中比在AKI患者中更为常见。
如果并无启动肾脏替代疗法的客观适应证(如药物治疗无效的重度容量超负荷、高钾血症或代谢性酸中毒)(表2),长期以来的专家建议是推迟此类治疗,直至血尿素氮水平超过100 mg/dL(35.7 mmol/L)。然而,就在不久之前,这一论断还未得到明确证实,而且主张早期启动肾脏替代疗法的人也对其提出质疑。
一般而言,对于重度AKI患者,如果并无客观适应证,则在启动肾脏替代疗法方面可采用两种策略:在重度并发症出现之前早期(抢先)启动,或者进行密切的临床和生物学监测(延迟启动),并将治疗延迟至出现客观适应证。观察性研究提示早期启动肾脏替代疗法有生存优势。然而,这些研究大多只纳入了最终启动了肾脏替代疗法的病例,排除了未接受肾脏替代疗法的重度AKI病例,因此引入了显著偏倚。临床上真正面临的问题并非肾脏替代疗法应早期启动还是延迟启动,而是在特定时间点应启动还是延迟肾脏替代疗法。
研究者设计了三项多中心、随机、对照试验来比较肾脏替代疗法的抢先启动策略和延迟启动策略,这些试验纳入了共计4,034例无预设客观适应证的重度AKI患者。被分配到早期启动策略组的患者在随机分组后数小时内接受肾脏替代疗法;对于被分配到延迟启动策略组的患者,肾脏替代疗法延迟至达到预设标准。死亡率(根据研究设计,在第60日或第90日进行评估)为44%~54%,并且三项试验均未观察到显著组间差异。值得注意的是,被分配到延迟启动策略组的患者有很大一部分最终未接受肾脏替代疗法,三项试验的总比例为40%。在对2010—2020年发表的9项研究中的个体患者数据所做的荟萃分析中,结果一致。
这些数据表明,对于并无潜在重度并发症的重度AKI患者,只要进行了密切监测和积极药物治疗,就无必要启动肾脏替代疗法。这一方法在最新建议中得到体现。延迟启动治疗可降低医源性并发症的风险,但到了某一程度,尿毒症毒素的累积可能会增加发病率和死亡率。
治疗强度
数项单中心研究提示,较高强度的肾脏替代疗法与临床结局改善相关。然而,并非所有研究均获得上述结果,而且并未得到更大规模的多中心、随机、对照试验的证实。
两项大规模、多中心、随机试验分析了危重AKI患者的肾脏替代疗法强度。两项研究均未证明,将连续性治疗的流出物流速增加至每小时每千克体重20~25 mL以上,或者将间歇性血液透析的频率增加至每周3次以上(每次治疗的标准化尿素清除率 [Kt/Vurea,其中K代表透析机的尿素清除率,t代表透析持续时间,V代表尿素在患者体内的分布容积]目标至少为1.2)可提高生存率。
这些结果在对7项试验进行的患者层面荟萃分析中得到证实,该分析还显示,采用较高强度治疗时,患者肾功能恢复延迟。较高强度的肾脏替代疗法还与电解质紊乱风险增加(最显著的是低磷血症)和依赖呼吸机的时间延长相关,此外,较高强度的间歇性血液透析与低血压风险增加相关。基于这些数据,如果患者并无重度分解代谢过度,连续性肾脏替代疗法的推荐强度为流出物流速每小时每千克体重20~25 mL,间歇性血液透析的推荐强度为每周3次,每次Kt/Vurea至少为1.2。如果无法达到溶质清除率阈值,可能需要提高血液透析频率。
容量管理是确定所需肾脏替代疗法强度的独立指标。超滤速率取决于患者的整体状态和复苏阶段。超滤在复苏的初始阶段并不合适。患者状态稳定之后,为了维持液体净平衡进行适度超滤可能是合适的,患者达到血流动力学稳定,并且不再需要容量复苏,也不需要输入血管加压药之后,可进行更积极超滤。
肾功能恢复和停止治疗
肾脏替代疗法通常在肾功能“恢复”后停止,但“恢复”一词尚无统一定义。临床实践中应用几条简单标准:排尿恢复或者血尿素氮水平、肌酐水平或这两项均自发下降。尚无任何研究对这些停止治疗标准进行严格评估,但它们已被用于关于肾脏替代疗法时机的三项最大规模试验。
早期启动肾脏替代疗法和高强度治疗均与肾功能恢复延迟相关。一项研究表明,在分配到延迟启动策略组的患者中,排尿恢复和血浆肌酐水平自发下降的时间较早,另一项研究表明,在分配到早期启动策略组的患者中,第90日后对透析的依赖程度较高。这些发现非常重要,因为第90日有持续性肾衰竭即可定义为终末期肾疾病。
研究提示肾脏替代疗法对患病肾脏造成了第二次打击。如果这一假设得到证实,肾脏替代疗法诱发肾损伤将是一个严重顾虑,这可能类似于呼吸机诱发肺损伤。
AKI通常在数日至数周后好转,但肾功能可能并未完全恢复或者之后会进展成慢性肾疾病(CKD)。因此,可将AKI和CKD视为相互关联的综合征,其中CKD使患者易发生AKI,而受损肾脏修复不良导致CKD发生或进展。
结论和未来方向
随机对照试验和荟萃分析表明,如果无AKI的重度并发症,可采用密切监测结合积极药物治疗的策略。该策略可在AKI激增期间减少对肾脏替代疗法的需求。类似地,流出物流速超过每小时每千克体重20~25 mL的连续性治疗,以及每周3次以上,每次达到充足剂量的间歇性治疗与结局改善并不相关。最后,除极少数情况外,并无证据表明连续性治疗优于间歇性治疗,亦无证据表明后者优于前者,这提示选择具体治疗时,应考虑各医院专业技能和人员配置等因素。为了改进患者监测并确定哪些患者最终需要肾脏替代疗法,我们应制定相应策略。





文章评论(0)