直肠管状腺瘤(管状腺瘤直肠息肉)
病史摘要
患者:女,49岁。反复腹痛、腹泻伴消瘦3月,伴便血,体重减轻约20Kg。否认结核、肝炎、高血压、糖尿病。外院CT增强提示结肠内多发占位性病变。肿瘤标志物不详。已停经。
既往史:父辈曾结肠癌去世,子、女现未有相关症状,未行肠镜检查。
PET/CT检查

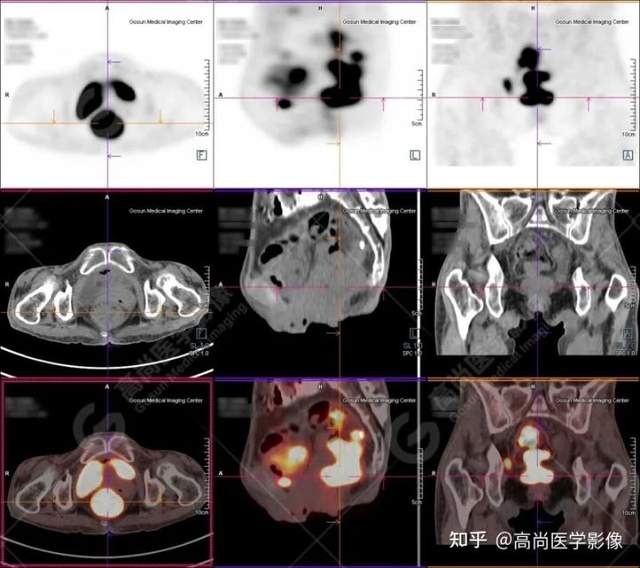
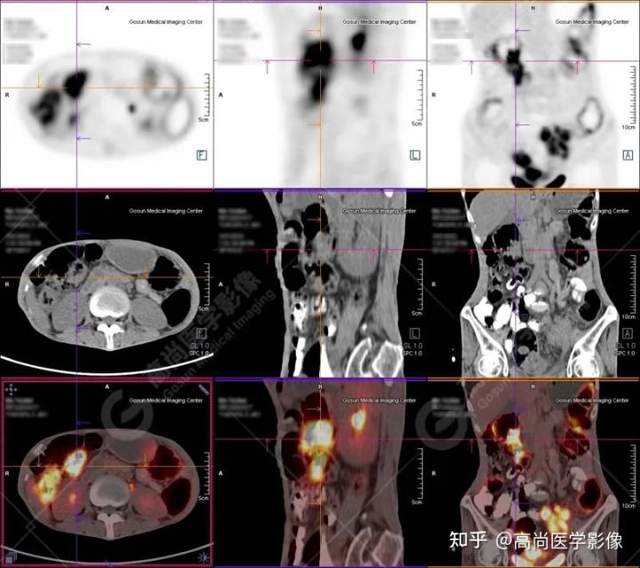
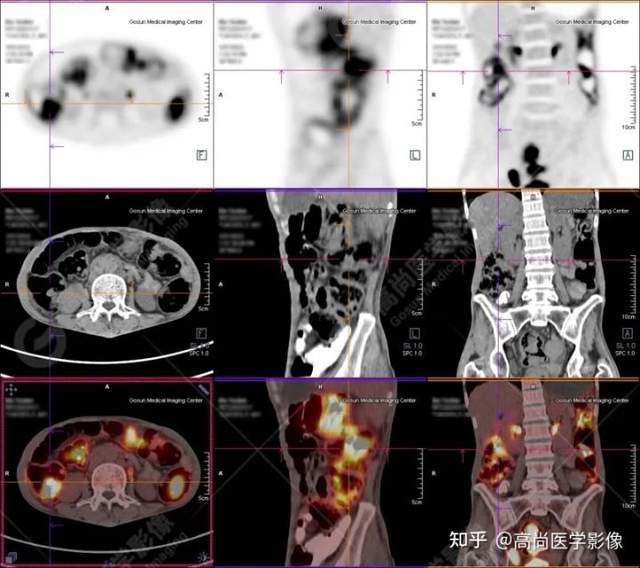
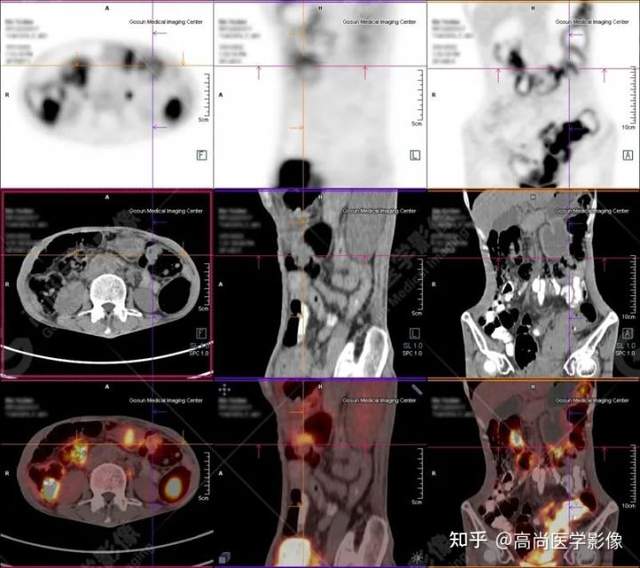
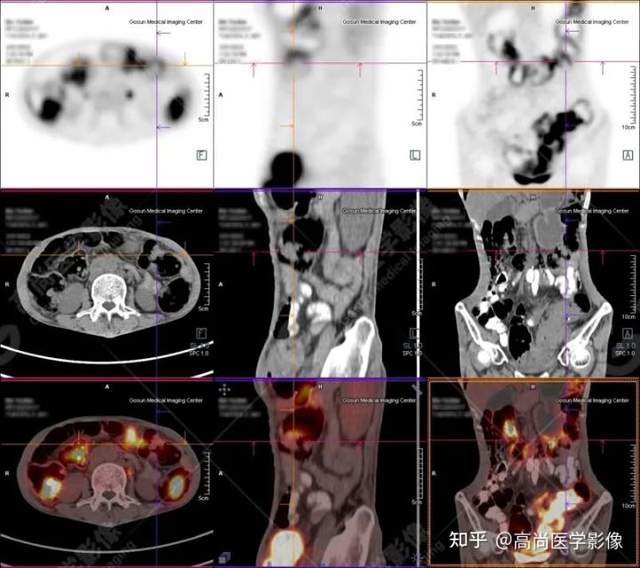
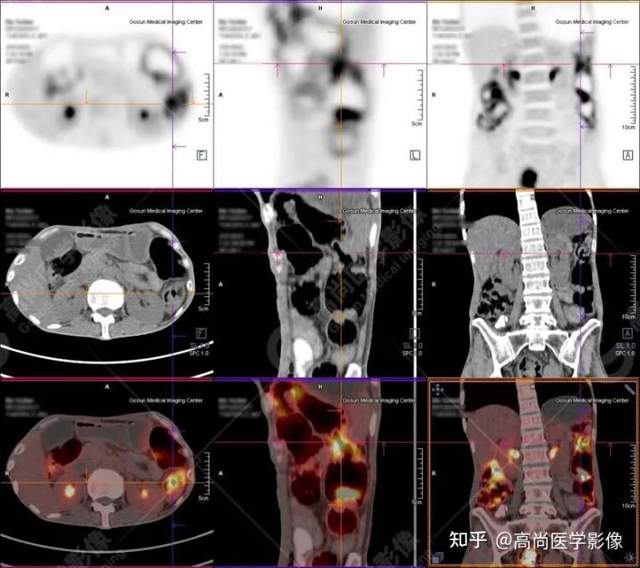
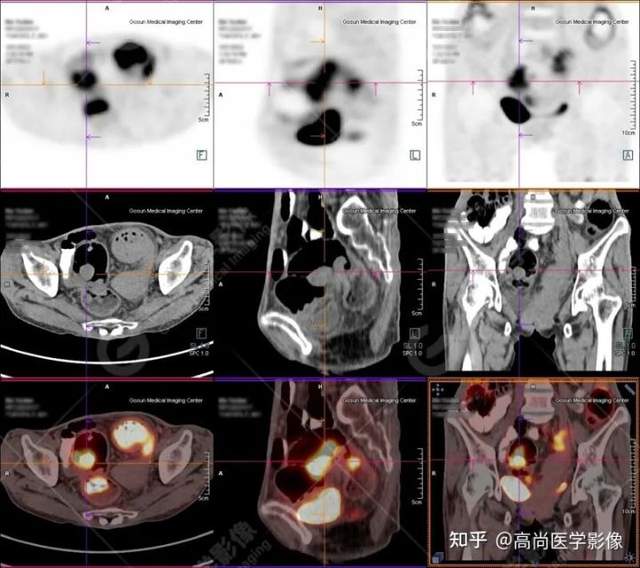
PET/CT提示:
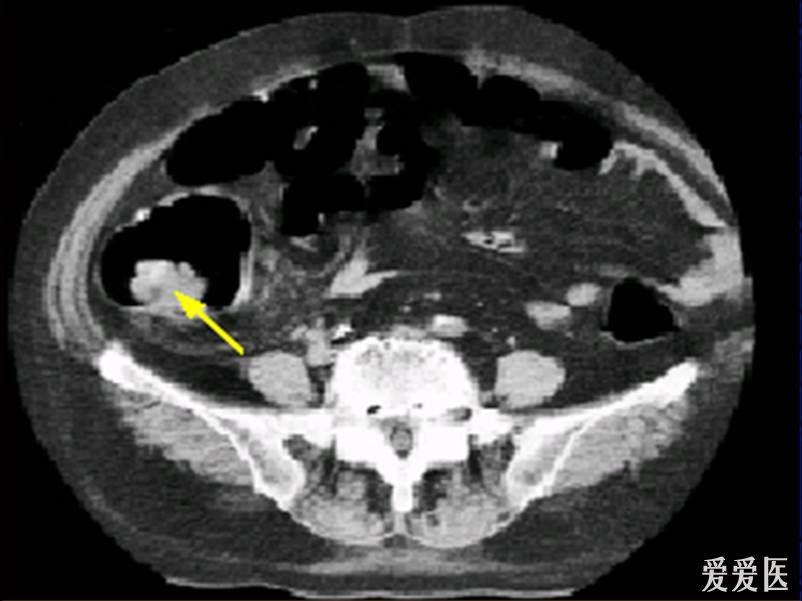
1.直肠下段(距肛门约3.0cm处)团块状高代谢肿瘤灶,考虑为直肠癌;
2.乙状结肠走行区不规则团块状高代谢病灶,考虑为结肠癌;
3.升结肠、横结肠、降结肠、乙状结肠及直肠走行区广泛多发软组织结节灶,伴代谢不同程度增高;考虑为多发性息肉(大部分病灶癌变可能)。
后续情况跟进:
返院后,行结肠大部分切除,直肠切除,并行肠造瘘。
乙状结肠及直肠病理结果证实为腺癌。
其余结肠病理结果:管状腺瘤,部分腺瘤中-重度不典型增生,部分恶变。
临床诊断为结、直肠癌;家族性腺瘤性息肉病多发恶变。
家族性腺瘤性息肉病
家族性腺瘤性息肉病(familial ademomatous polyposis,FAP),原名家族性多发性息肉,是一种以结、直肠多发腺瘤为特征的常染色体显性遗传性疾病,其发病率在1/5000至1/17000之间,无性别差异,如未行早期干预,良性息肉几乎可恶变为肠癌,且恶变多发生在40岁之前,只有少部分人可在60~70岁才发病。该病可分为经典型家族性腺瘤性息肉病(CFAP)、衰减型家族性腺瘤性息肉病(AFAP)和MAP,临床上较为常见的是FAP,病例报告多为CFAP和AFAP,是FAP基因突变引起的常染色体显性遗传病,约占所有结、直肠癌的1%。
病因及病理
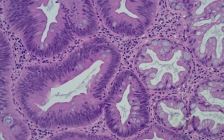
患者在青少年期整个大肠内即可有成百上千的腺瘤性息肉,一般直径为2cm的息肉,有蒂或无蒂,组织学类型为管状腺瘤、管状绒毛状腺瘤或绒毛状腺瘤,其病理以管状腺瘤多见,呈绒毛状腺瘤结构的十分少见。息肉越大并且约呈绒毛状,发生局限性癌的可能性越大。
临床表现
在息肉恶变前,FAP一般没有明显的临床症状以及表现,而当有明显症状出现时可能已产生恶变,常见的表现为便血,严重者可出现贫血,也可表现为腹部疼痛、里急后重、大便次数增多、腹泻和便秘交替出现等症状,当息肉逐渐增大,上述症状出现进行性加重,可伴有不同程度的消瘦、贫血、乏力。
上消化道息肉为FAP的第二大常见病变,主要位于胃和十二指肠。
检查
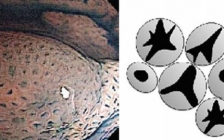
检查以肠镜检查为主要方法,镜下可见大肠息肉多为黄豆大小,呈半球形或宽基底样改变,息肉密集分布的肠管基本无法观察到正常的肠黏膜结构,部分呈分叶状或绒毛状,多有充血、水肿、糜烂、出血等,小息肉多无充血、水肿,如发现溃疡基本为提示已恶变。
影像学检查主要为X线钡餐检查、CT及MR仿真内镜检查,主要用作补充检查。
PET/CT显像可提示肿瘤的糖代谢摄取程度,以判断肿瘤是否恶变,以及肿瘤的数量、大小、侵犯程度、全身各脏器有无转移,可帮助临床分期。
诊断
FAP的诊断并不困难,有家族史的青年即可发病,若有腹部隐痛、腹泻、黏液血便等结肠息肉的症状,请结合结肠镜下可观察到的数百枚息肉,及其病理检查多为腺瘤性息肉,即可诊断为FAP。
治疗及预后
手术治疗是目前治疗本病的优选方案,对确诊的患者一般提倡早期根治/预防性手术治疗。
术后应3~6个月检查一次肠镜,1~3年检查一次胃镜。
不经处理的FAP患者预期寿命为42岁,由于FAP患者几乎都会弭患大肠癌,故接受结肠切除的患者寿命也可大幅延长。
筛查及随访
当有FAP家族史时,基因检测应视为影响家庭成员亲属筛查过程的一部分。

FAP高危人群通常需要从10~15岁开始进行肠镜检查,每3年一次。
小结
结肠镜检查目前仍是诊断FAP的主要方法,但FAP患者几乎都会出现恶变,且由于临床症状常为隐匿,发现时大部分已恶变,并伴有肿瘤形成,如发生肠梗阻或肠套叠时,肠镜并不能全貌的了解肠腔近端的情况。而18F-FDG PET/CT显像可以通过一次检查行全身性扫描,更容易了解肿瘤的全貌,清晰的显示出肠癌所引起的淋巴结、肝转移等全身其它脏器的转移,从而做出更准确的临床分期。
同时18F-FDG PET/CT显像在结肠癌的临床诊断中具有高敏感性,对肠癌治疗后的临床分期均有非常重要的临床价值。
参考资料:
[1]赵亮,何若冲,畅任伟,等.家族性腺瘤息肉病6例报告并国内文献复习[J]. 山西医科大学学报,2011,42(7):586-588.
[2]Leite NC, Salles GF, Araujo AL, et al. Prevalence and associated fac-tors of non-alcoholic fatty liver disease in patients with type-2 diabetesmellitus [J]. Liver Int, 2009, 29 (1): 113-119.
[3]Sun 1.2hao I.Luo Zet al. F18-FDG PET/CT for malignantsmall intesti-nal neoplasms (JI.Nuel Sei Tech.2013.21(2):94-98.
[4]肖勇,孟威,孙倩.F18-FDG PET/CT显像在结肠癌诊断中的临床价值[J]中外医疗,2015.NO.22.





文章评论(0)