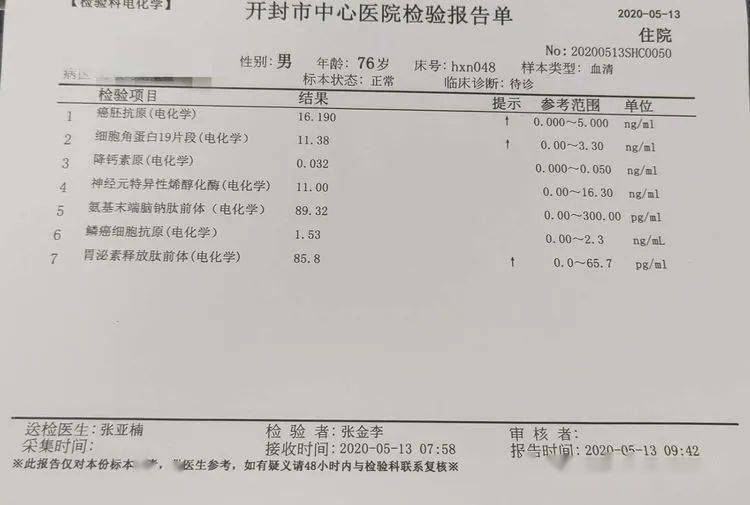
nse神经元特异性烯醇化酶偏高(神经元持异性烯酵化酶)
肿瘤标志物 (tumormarker,TM)是指在恶性肿瘤发生和增殖过程中,由肿瘤细胞的基因表达而合成分泌的或由机体对肿瘤反应而异常产生和 (或 )升高的,反映肿瘤存在和生长的一类物质。
TM 对肿瘤的存在具有重要的提示意义,越来越多的血液 TM 成为肿瘤早期诊断研究的热点引起临床医生的关注。
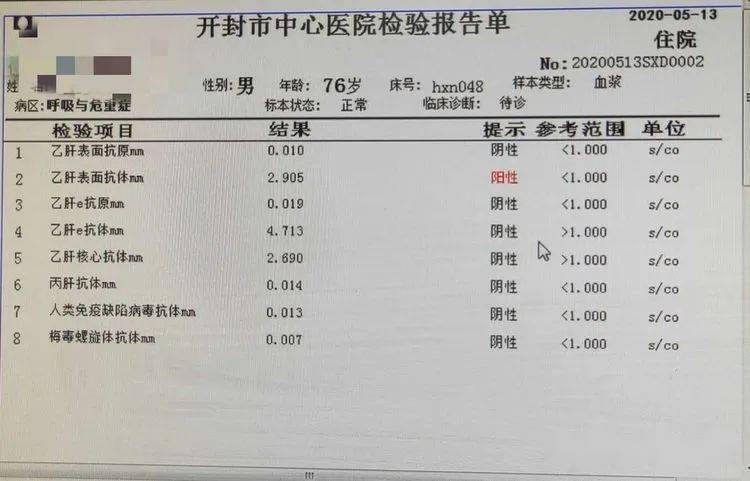
常见通用的 TM
>>>>
CEA(癌胚抗原)
是传统的非特异广谱 TM,正常值 ≤ 5 ng/mL,CEA 诊断肺腺癌阳性率最高达 80% 以上。升高还可见于大肠癌、胰腺癌、胃癌、乳腺癌等,可用于监测肿瘤的复发和转移。
>>>>
CA125(糖类抗原 125)
正常值:0.1 ~ 35 U/mL;CA125 是卵巢癌和子宫内膜癌的首选标志物,而且在非小细胞肺癌中阳性率高。轻度升高可见于多种良性疾病,如卵巢肿瘤、子宫肌瘤、宫颈炎、肝硬化及肝炎等。
>>>>
CA199(糖类抗原 19-9)
正常值:0.1 ~ 37 U/mL;是胰腺癌、胃癌以及结直肠癌、胆囊癌的相关标志物。
>>>>
CA15-3(糖类抗原 15-3)
正常值:0 ~ 32.4 U/mL;是乳腺癌辅助诊断(初期敏感性 60%,晚期敏感性 80%)、术后随访和转移复发的指标之一。在肺癌、结肠癌、胰腺癌、卵巢癌、原发性肝癌中也可见升高。
>>>>
SCC(鳞状上皮细胞癌抗原)
正常值:< 1.5 ug/L;是鳞状细胞癌的肿瘤标志物,可用于宫颈癌、肺鳞癌、食管癌、头颈部癌、膀胱癌的辅助诊断,治疗观察和复发监测。
>>>>
NSE (神经元特异性烯醇化酶)
正常值:< 16.3 ng/mL;是小细胞肺癌的肿瘤标志物(诊断阳性率 91%),还可用于其疗效观察和复发监测。神经母细胞瘤、神经内分泌细胞瘤的血清 NSE 浓度也可明显升高。
肺癌血清 TM
>>>>
Pro-GRP(胃泌素前体释放肽片段)
大于 24 ng/L 时,高度怀疑肺部肿瘤,针对小细胞肺癌的特异性非常高,在较早期病例有较高的阳性率(敏感性达 50.3%)。
>>>>
CYFRA21-1(细胞角蛋白 19 的片段)
广谱 TM,是非小细胞肺癌相关抗原,诊断肺鳞癌的灵敏度高达 93.8%,该指标的动态监测可用于更好的观察疗效变化。
>>>>
TRACP-5b(抗酒石酸酸性磷酸酶 5b)
主要来源于破骨细胞,当出现溶骨性损伤时,血中的 TRACP-5b 增高,故血清 TRACP-5b 水平可用于监测肺癌等恶性肿瘤骨转移的疾病进程。
>>>>
sB7-H3(可溶性 B7-H3)
在肺癌、前列腺癌、宫颈癌、胃癌等异常表达,通过对肺癌患者 sB7-H3、CEA 和 CYFRA21-1 诊断效能进行统计分析,CYFRA21-1 的敏感性最高,sB7-H3 的特异性最高。
>>>>
TuM2-PK(肿瘤 M2 型丙酮酸激酶)
显著升高的 TuM2-PK 的水平能够提示肺癌患者肿瘤的进展性,对非小细胞肺癌血清检测敏感性达 71.64%。
肝癌血清 TM
>>>
AFP(甲胎蛋白)
正常值 0 ~ 8.1 ng/mL,在排除活动性肝病、生殖腺胚胎瘤和妊娠情况下,血清定量测定 AFP > 400 ng/mL 持续四周,或是 > 200 ng/mL 持续八周,可诊断为原发性肝癌。
>>>>
DCP(异常凝血酶原)
一种异常的凝血酶原分子,在肝细胞恶性增殖中发挥了重要作用,肝癌早期诊断中的灵敏度达 77%。
> > > >
GPC3(磷脂酰肌醇蛋白聚糖-3)
属于蛋白多糖家族,由于其可以在肝癌细胞中被检测,而不能在良性肝组织中被检测,GPC3 有作为诊断早期肝癌标志物的潜力。
>>>>
OPN(骨桥蛋白)
是一个分泌型磷酸化糖蛋白,在肝癌中表达增高。在其他不同类型的恶性肿瘤中也可过表达,如:肺癌、乳腺癌、结肠。
>>>>
GP73(高尔基蛋白-73)
是一种高尔基体跨膜蛋白,可以在患有肝疾病、尤其是肝癌的患者血清中被检测到,其水平与肝硬化病因、肝功能、肿瘤直径无关。
>>>>
MMP1(基质金属蛋白酶 1)
MMP1 能准确的辨别 AEP 水平低于 20 ng/mL 的肝细胞癌,因此 MMP1 可以作为早期诊断肝细胞癌的生物学标志。
胃癌血清 TM
>>>>
CA72-4(糖类抗原 CA72-4)
正常人血清中含量 < 6 U/mL,异常升高主要见于人腺癌组织中,是目前公认的诊断胃癌较好的肿瘤标志物,特异性优于 CA19-9 和 CEA。
>>>>
MG7-AG(人胃癌 MG7 抗原)

血清 MG7- AG 含量从浅表性胃炎、胃粘膜糜烂溃疡、萎缩性胃炎 / 异型增生到胃癌呈递增趋势,胃癌的阳性率 51.61%,对早期胃癌有较高的检出率。
>>>>
PG (胃蛋白酶原)
是胃液中胃蛋白酶的无活性前体。过低的 PGⅠ 和 PGⅠ/PGⅡ 需要警惕早期胃癌,血清 PGⅠ、 PGⅡ 水平及其比值对胃癌患者的疗效判定及复发情况具有重要的参考意义。
>>>>
CA 50(糖类抗原 50)
在各胃癌中的测定水平和阳性率呈现上升变化,早、中期较低,而晚期患者明显升高,肿瘤标志物水平升高可能和肿瘤的转移扩散存在一定的关系。
卵巢癌血清 TM
除 CA125、CA19-9、CEA、AFP 等常见肿瘤标志物外,还有如下标志物:
>>>>
HCG(绒毛膜促性腺激素)
HCG 非孕期多为肿瘤产生。β-HCG 是各种肿瘤标志物中敏感性和特异性最高的一种,对卵巢原发性绒癌、胚胎癌、混合性生殖细胞肿瘤等诊断价值。
>>>>
LDH(乳酸脱氢酶)
总体特异性不强,仅可用于卵巢上皮性癌和生殖细胞肿瘤的检测。
> > > >
M-CSF(巨噬细胞集落刺激因子)
特异性不高,与临床病情进展有关,仍可作为卵巢癌临床诊断及随访的参考指标。
> > > >
HE4(人附睾蛋白4)
存在于多种肿瘤细胞中,包括卵巢癌、肺癌、结肠癌、乳腺癌等, 均有HE4 的升高表达,HE4 在卵巢癌检测中均有很高的特异性,可用于卵巢癌的早期筛查与诊断。
乳腺癌血清 TM
除了上述提到的 CEA 和 CA15-3 外,还有以下指标:
> > > >
ER 和 PR(雌激素受体及孕激素受体)
目前,ER 和 PR 已经被确定为乳腺癌的生物学标志物。ER 和 PR 阳性的乳腺癌患者大多数内分泌治疗有效,缓解率高,复发率低,预后好。
> > > >
HER-2(人表皮生长因子受体-2)
HER-2 在人类乳腺癌中的激活是较常见的,通常表达于激素受体阴性的细胞。HER-2 高表达与肿瘤的淋巴结转移、肿瘤分期和不良预后呈正相关,与 ER 及 PR 呈负相关,其表达程度越高,疾病预后越差。
> > > >
TPA(组织多肽抗原)
为胚胎性蛋白,存在于肿瘤组织细胞质膜及细胞小体内,研究显示,乳腺癌转移患者 TPA 的阳性检出率可达 86%,高于 CA15-3。
> > > >
CD44
一类跨膜糖蛋白,存在于细胞表面,或以可溶形式存在于恶性肿瘤组织中,可作为预测乳腺癌转移的肿瘤标志物。
> > > >
VEGF(血管内皮生长因子)
研究表明,乳腺癌中 VEGF 表达明显高于正常乳腺组织,且 VEGF 高表达的患者易发生肿癌细胞转移和复发,在乳腺癌的治疗及预后有重要意义。
子宫内膜癌 TM
除 CA125、CA19-9、ER 和 PR 等可作为子宫内膜癌的相关肿瘤标志物外,还有以下指标:
> > > >
MMSET(组蛋白甲基转移酶)
MMSET 的表达在子宫内膜癌组织中显著高于正常子宫内膜组织,且随着子宫内膜癌恶性的增高其表达比例也在增高,可作为子宫内膜癌发生、发展过程中的独立危险因素。
> > > >
内脏脂肪素
脂肪素与很多肿瘤的发生、发展都有相关性, 亦是子宫内膜癌的相关因子。随着子宫内膜组织逐渐增厚和子宫内膜癌的发生、发展,脂肪素表达逐渐升高。
> > > >
YKL-40
是哺乳动物 18 糖基水解酶家族成员之一,也称为人类软骨糖蛋白-39,在多种恶性肿瘤组织及患者血清中呈高表达, 如乳腺癌、结肠癌、宫颈癌、子宫内膜癌、卵巢癌等。
结直肠癌 TM
除了敏感性高的 CEA、糖类抗原(CA19-9、 CA72-4、CA125 等)外,还有:
>>>>
凝集素 DC-SIGN 和 DC-SIGNR
是一类表达在树突状细胞(dendritic cell,DC)表面的特异性受体,对结直肠癌具有早期诊断潜力,在血清和组织中的表达可能影响结直肠癌患者的生存期。
>>>>
CHGA(人类嗜铬粒蛋白 A )
神经内分泌细胞分泌的一种蛋白,升高可作为胰腺神经内分泌肿瘤、嗜铬细胞瘤或副神经节瘤的有效标志物。早期结直肠癌组织的 CHGA 表达降低,提示其可能是一种可用于结直肠癌诊断的新肿瘤标志物。
>>>>
白介素(interleukin,IL)
IL-6 可与 CEA 及 CA19-9 联合检测结直肠癌,提高诊断阳性率;IL-35 在所有结直肠癌组织中均高表达,其表达水平与肿瘤的恶性程度和临床分期高度相关;IL-38 与肿瘤分化程度相关。
前列腺癌血清 TM
>>>>
PSA(前列腺癌特异性抗原)
具有器官特异性,使早期、无症状和可治愈阶段的前列腺癌检出率得到明显提高。
>>>>
F-PSA/T-PSA 比值
PSA 包括总 PSA(T-PSA)和游离 PSA(F-PSA)。F-PSA 与 T-PSA 可联合检测,当 F-PSA /T-PSA
10
膀胱癌 TM
>>>>
BTA(膀胱肿瘤抗原)
主要为定性检测,BTA 检测阳性率高,有研究表明其敏感度可达 86.9% ,但检测容易受到泌尿系统良性疾病的影响,一般不作为膀胱肿瘤诊断的首选方法,而是作为一种补充膀胱镜的检测手段。
>>>>
NMP22(核基质蛋白)
为核基质蛋白家族特殊的一员,在膀胱恶性肿瘤组织中可检测到较高的水平,广泛分布于尿路移行上皮细胞中,NMP22 在恶性肿瘤组织中的表达水平约为正常组织的 70 倍。
>>>>
BLCA-4(膀胱癌特异性核基质蛋白 4)
BLCA-4 在与膀胱癌相关的恶性肿瘤组织中存在较高的阳性率,而在正常人的膀胱尿路上皮组织中未见到 BLCA-4 的阳性结果,因此尿液中 BLCA-4 的升高对早期筛查和诊断膀胱恶性肿瘤具有重要价值。
>>>>
miRNA(微小 RNA)
miRNA 的表达与膀胱癌的产生有着密不可分的关系,研究发现,miRNA-99a、miRNA-100、miRNA-101 在非肌层浸润性膀胱癌中有较高的表达水平,而 miRNA-21、miRNA-373 在肌层浸润性膀胱癌中的表达水平较高。
>>>>
survivin(生存素)和 Caspase-3(半胱氨酸天冬氨酸蛋白酶)
在膀胱癌患者中,survivin 的过表达与膀胱癌的发生发展有关,Caspase-3 是凋亡因子,Survivin 过表达可直接或间接抑制 Caspase-3 的正常表达,从而导致人体正常凋亡失去平衡,最终导致肿瘤发生发展及转移,检测膀胱癌组织中的 survivin 和 Caspase-3 表达水平,可作为判断膀胱癌患者术后预后的手段之一。
11
垂体瘤 TM
>>>>
Ki-67 抗原
在侵袭性垂体腺瘤中往往呈现高表达,其表达和垂体腺瘤的生长速率明显相关,Ki-67 表达范围有助于制定垂体腺瘤治疗计划,并被推荐为常规检查。
>>>>
端粒酶逆转录酶(TERT)启动子
垂体腺瘤患者可出现 TERT 启动子突变和甲基化改变,TERT 启动子甲基化可能是预测垂体腺瘤进展和复发的潜在生物学标志物。
>>>>
MCM7(微小染色体维持蛋白家族)
MCM7 的过表达与垂体腺瘤早期进展和复发有着密切关联,MCM7 作为一种判断垂体腺瘤临床预后的标志物,其所包含的信息比 Ki-67 更加丰富,也更加可靠。
12
黑色素瘤 TM
>>>>
S100B
S100B 是目前恶性黑色素瘸中应用最广泛的生物标志分子,特别是转移性黑色素瘤。S100B 水平的升高与预后相关,升高的血清 S100B 水平强烈提示预后不良。
>>>>
MIA(黑色素瘤活性抑制蛋白)
是在恶性黑色素瘤细胞株 HTZ-19 中分离出的自分泌性肿瘤生长抑制因子,在恶性黑色素瘤细胞中高表达,在角化细胞和非黑色素来源的皮肤肿瘤中多不表达。
13
骨肉瘤 TM
>>>>
ALP(碱性磷酸酶)
ALP 是金属酶家族成员之一,在骨肉瘤 诊断或预测骨肉瘤患者的预后中具有重要意义。
PS:肿瘤标记物连续观察更有意义,突然升高值得注意。TM 升高时不可轻易诊断为恶性肿瘤,都需要结合其他相关检查、临床症状、体格检查等综合判断。
首发:丁香园检验时间
投稿合作:
参考文献:
[1] 肖艳虹,伊晟,李曼,等。肺癌相关肿瘤标志物检测的应用进展 [J]. 国际检验医学杂志,2016, 37 (06):776-779.
[2] 杨素丽,谢风。肿瘤标志物检测应用于原发性肝癌的研究进展 [J]. 中国实验诊断学,2015, 19 (11):2.
[3] 柳健,谭诗云,李明,等。原发性肝癌肿瘤标志物的研究进展 [J]. 医学研究杂志,2016, 45 (10):5.
[4] 杭佑宝。胃癌相关肿瘤标志物的现状和研究进展 [D]. 蚌埠医学院,2012.
[5] 张辉,孔北华。肿瘤标志物在妇科肿瘤中的应用进展 [J]. 中国实用妇科与产科杂志,2006, 22 (001):9-13.
[6] 王泓懿。结直肠癌肿瘤标志物的研究进展 [J]. 中华临床医师杂志:电子版,2021, 15 (1):5.
[7] 杨鹏。前列腺癌肿瘤标志物应用的研究进展 [J]. 现代医药卫生,2012, 28 (8):3.
[8]郭鹏, 张国辉. 膀胱癌肿瘤标志物的研究进展及相关临床意义[J]. 癌症进展, 2017, 15(10):4.
[9]郭宏艳, 杨国嵘, 金惠琴,等. 乳腺癌肿瘤标志物的研究进展[J]. 甘肃中医学院学报, 2011, 28(6):3.
[10]孟小琴, 屠俊标, 魏萍萍. 乳腺癌相关血清肿瘤标志物的临床研究进展[J]. 癌症进展, 2021(004):019.
[11]王冉,周琦,杨坤. 垂体腺瘤侵袭性相关指标的研究进展[J]. 临床神经外科杂志,2021,18(2):226-228,232.
[12] 王一村,邵艳. 黑色素瘤的肿瘤标记物研究进展[J]. 组织工程与重建外科杂志,2012,8(3):175-177.
[13]孙苗苗,南芳芳.子宫内膜癌相关肿瘤标志物的研究进展[J].医学综述,2016,22 (09):1701-1704.





文章评论(0)